I. संकेत और मनाही
1. संकेत:
- मध्य या दूरस्थ ऊर्ध्व फीमर शाफ्ट फ्रैक्चर (पारगामी, लघु तिरछे या सर्पिलाकार)।
- खंडीय या रोगजन्य फ्रैक्चर।
- खुले फ्रैक्चर (गुस्तिलो प्रकार I-II)।
- नॉनयूनियन या मैल्यूनियन।
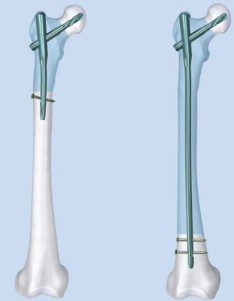
2. अनुचिकित्सा:
- गंभीर ऑस्टियोपोरोसिस या संकीर्ण मज्जा नलिका (सावधानी के साथ उपयोग करें)।
- इंटरट्रोकैंटेरिक क्षेत्र में शामिल प्रॉक्सिमल फ्रैक्चर (PFNA पर विचार करें)।
- सक्रिय संक्रमण या गंभीर दूषण (चरणबद्ध प्रबंधन की आवश्यकता होती है)।
II. पूर्व-शल्य तैयारी
1. इमेजिंग मूल्यांकन:
- पूर्व-शल्यचिकित्सा एंटीरियर/पार्श्वक X-किरणें; आवश्यकता होने पर सीटी 3D पुनर्निर्माण।
- मृदु ऊतक अखंडता का आकलन करें (छिपी हुई चोटों को बाहर करने के लिए एमआरआई/अल्ट्रासाउंड का उपयोग करें)।
2. उपकरण:
- अंतःसूत्रीय नाखून प्रणाली (मज्जा नली के आधार पर आकार), सी-आर्म, खींचाव मेज, रीमर्स, लॉकिंग स्क्रू।
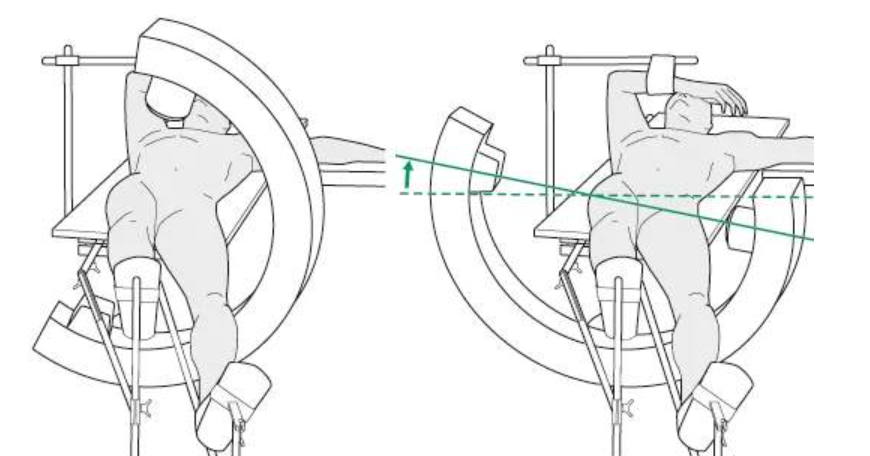
3. संवेदनाहरण और स्थिति:
- सामान्य या मेरुदण्डीय संवेदनाहरण; खींचाव मेज पर पीठ के बल लेटे रोगी को इस प्रकार रखें कि प्रभावित पैर थोड़ा आदक्टेड हो, विपरीत पैर लिथोटॉमी या अपवाहित स्थिति में हो।
- ऑपरेशन के दौरान एंटीरियर/पार्श्वक फ्लोरोस्कोपी के लिए सी-आर्म को अप्रभावित तरफ रखें।
III. शल्य चिकित्सा के चरण
1. बंद संशोधन:
- अंग की लंबाई बहाल करने, घूर्णन/कोणीय विकृति को ठीक करने के लिए खिंचाव लगाएं (मैनुअल या जॉयस्टिक संशोधन के साथ पूरक)।
- फ्लोरोस्कोपी के तहत (ए.पी. और पार्श्व दृश्य) संरेखण की पुष्टि करें।
2. एप्रोच और प्रवेश बिंदु:
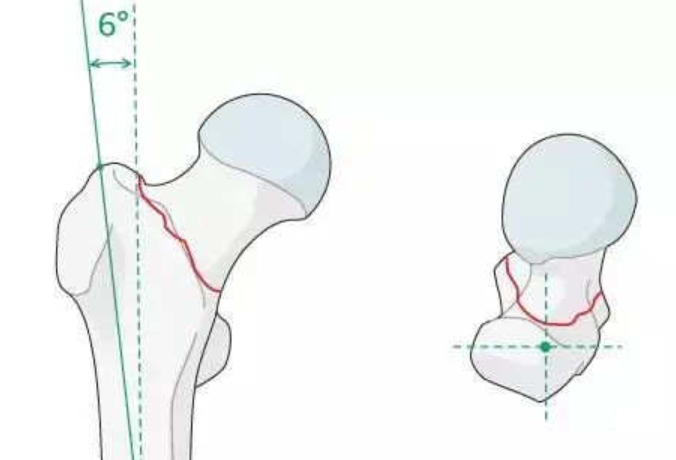
- प्रॉक्सिमल एप्रोच: ग्रेटर ट्रोकेंटर का शीर्ष या पिरिफॉर्मिस फॉसा (फ्रैक्चर पैटर्न के आधार पर)।
- त्वचा में कट के बाद मज्जा नली में गाइडवायर डालें; फ्लोरोस्कोपी के साथ स्थिति की पुष्टि करें।
3. रीमिंग और नेल इंसर्शन:
- थर्मल नेक्रोसिस से बचने के लिए चरणबद्ध रीमिंग (0.5–1 मिमी की वृद्धि के साथ)।
- उपयुक्त नेल व्यास/लंबाई का चयन करें; बिना जबरदस्ती के धीरे से डालें।
4. लॉकिंग स्क्रू स्थिरीकरण:
- डिस्टल लॉकिंग: एइमिंग उपकरण या फ्रीहैंड तकनीक ("परफेक्ट सर्कल" विधि) का उपयोग करें। - प्रॉक्सिमल लॉकिंग: गाइड के माध्यम से स्क्रू डालें; घूर्णन नियंत्रण सुनिश्चित करें।
5. घाव बंद करना:
- सिंचाई करें और परतों को बंद करें; यदि आवश्यक हो, तो ड्रेन रखने पर विचार करें।
IV. मुख्य तकनीकी बिंदु
1. कमी को प्राथमिकता दें:
- यदि बंद कमी विफल हो जाती है तो मिनी-ओपन सहायता (उदाहरण के लिए, बोन हुक या क्लैंप) का उपयोग करें।
- घूर्णी संरेखण को सत्यापित करें (विपरीत फीमरल एंटीवर्सन के साथ तुलना करें)।
2. सटीक प्रवेश बिंदु:
- पिरिफॉर्मिस फोसा दृष्टिकोण: मध्य विचलन से बचें (फीमरल नेक चोट का जोखिम); ग्रेटर ट्रोकेंटर प्रवेश अधिक सामान्य है।
3. तापीय नेक्रोसिस से बचाव:
- रीमिंग के दौरान निरंतर सिंचाई; अत्यधिक रीमिंग से बचें (मेडुलरी कैनाल से 1–1.5 मिमी बड़ा)।
4. लॉकिंग स्क्रू की शुद्धता सुनिश्चित करें:
- फ्लोरोस्कोपिक रूप से नाखून के छेदों के माध्यम से स्क्रू के पास की पुष्टि करें; तंत्रिका-संवहनीय चोट से बचें।
V. प्रक्रिया के बाद प्रबंधन
- जल्दी गतिशीलता: 24–48 घंटे के भीतर एंकल पंप और घुटने का मोड़/सीधा करना शुरू करें।
- वजन वहन प्रोटोकॉल: फ्रैक्चर के स्थिरता के आधार पर आंशिक (2–4 सप्ताह) से लेकर पूर्ण वजन वहन तक बढ़ें।
- जटिलता रोकथाम:
- डीवीटी रोकथाम के लिए एंटीकोआग्युलेशन।
- संक्रमण की निगरानी करें (खुले फ्रैक्चर में विशेष रूप से)।
VI. सामान्य जटिलताएं
1. नॉनयूनियन: खराब कमी या रक्त आपूर्ति में कमी।
2. घूर्णीय गलत संरेखण: विपरीत फीमरल एंटीवर्जन के साथ तुलना करने में विफलता।
3. इम्प्लांट विफलता: ऑस्टियोपोरोसिस या पेंच ढीला होने का कारण बनने वाला समय से पहले भार डालना। 4. चिकित्सक द्वारा उत्पन्न अस्थि भंग: अत्यधिक रीमिंग या जबरदस्ती नेल डालना।
सारांश
फीमरल इंट्रामेड्यूलरी नेलिंग की सफलता सटीक संशोधन, उपयुक्त प्रवेश बिंदु के चयन, नियंत्रित रीमिंग और स्थिर लॉकिंग स्थिरीकरण पर निर्भर करती है। ऑपरेशन के दौरान फ्लोरोस्कोपी आवश्यक है, और ऑपरेशन के तुरंत बाद पुनर्वास जटिलताओं को कम करता है।
 ताज़ा समाचार
ताज़ा समाचार
कॉपीराइट © 2025 शंघाई बोजिन मेडिकल इंस्ट्रूमेंट कंपनी लिमिटेड द्वारा - गोपनीयता नीति